Inloggen met DigiD
Download de MijnOLVG-app in de App Store of Google Play Store of ga naar www.mijnolvg.nl. Log daarna eenvoudig in met uw DigiD.
 Onderstaande informatie is afkomstig van Thuisarts.nl
Onderstaande informatie is afkomstig van Thuisarts.nl
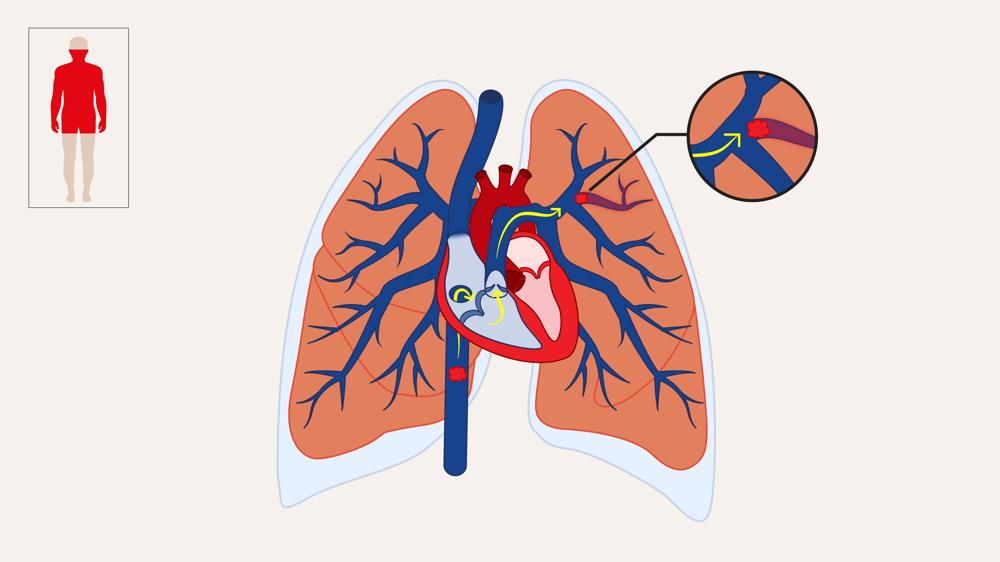
Bij een longembolie zitten er 1 of meer bloedproppen in de bloedvaten van een long. Hierdoor kan het bloed er niet goed doorheen stromen.
Een deel van de long krijgt dan geen bloed meer. Er kunnen cellen van de long kapot gaan. Daardoor werkt de long minder goed.
Een longembolie is gevaarlijk. Sommige mensen gaan dood door een longembolie.
Bij een longembolie kun je deze klachten krijgen:
Je kunt ook een trombosebeen hebben.
Sommige mensen merken niet dat ze een longembolie hebben. Een longembolie geeft namelijk niet altijd klachten.
Meestal komt een longembolie door stukjes van een bloedprop in je been, een trombosebeen.
Die stukjes stromen met je bloed naar je longen. Daar kunnen ze in een bloedvat vast blijven zitten.
Soms ontstaat de bloedprop in de long zelf.
Bloedprop ontstaat te snelIn bloed zitten stoffen die ervoor zorgen dat je bloed bloedproppen kan maken. Zo gaan wondjes dicht.
Bij trombose gebeurt dit te snel. Er ontstaat een bloedprop terwijl het niet nodig is. De bloedprop wordt daarna ook niet goed opgeruimd.
Dit kan komen door deze dingen:
Je hebt een grotere kans op een longembolie door deze dingen:
Door dingen die schade geven aan de wanden van bloedvatenJe bloedvaten kunnen slechter worden door deze dingen:
Je benen bewegen bijvoorbeeld niet in deze situaties:
Meer vrouwelijke hormonen in je bloed maken de kans op bloedproppen groter. In deze situaties heb je meer vrouwelijke hormonen (oestrogeen):
Als je een ziekte hebt, kunnen stoffen in je bloed veranderen. Bijvoorbeeld als je 1 van deze ziektes hebt:
Als je misschien een longembolie hebt, krijg je onderzoek van je hart, longen en been. En soms van je bloed.
Onderzoek hart en longenJe huisarts onderzoekt eerst je hart, longen en je been.
Denkt de huisarts dat je een longembolie hebt? Of heb je gevaarlijke klachten? Dan moet je direct naar het ziekenhuis.
Vaak laat de huisarts eerst je bloed onderzoeken. Je bloed wordt nagekeken op D-dimeer. Dit stofje kan laten zien of er bloedpropjes in je bloed zitten.
Dit bloedonderzoek moet meteen op dezelfde dag. Je krijgt de uitslag ook op dezelfde dag:
De behandeling van een longembolie gebeurt in het ziekenhuis.
Je krijgt direct bloedverdunners. Een longarts of andere arts behandelt je.
Om te weten of u een longembolie heeft, krijgt u in het ziekenhuis 1 of meer van deze onderzoeken:
De behandeling van longembolie gebeurt met medicijnen. U gebruikt deze medicijnen meestal 3 tot 6 maanden.
Vaak kan u de behandeling thuis volgen. Als uw klachten ernstig zijn of meer onderzoek nodig is, verblijft u enkele dagen in het ziekenhuis.
Het is belangrijk om de eerste 24 uur zo veel mogelijk te rusten. Als u zich beter voelt, kunt u weer meer gaan doen. Meestal zijn de meest erge klachten na 1 tot 2 weken verdwenen. U kunt dan weer langzaam beginnen met werken of sporten.
Een longembolie kan erg pijnlijk zijn. Als pijnstiller kunt u paracetamol gebruiken of paracetamol met codeïne. Gebruik niet meer dan 4 keer per dag 2 tabletten paracetamol van 500 mg.
Gebruik geen andere pijnstillers. Deze kunnen uw medicijnen tegen longembolie tegenwerken.
Krijgt u meer klachten of ontstaan er nieuwe klachten? Bespreek dit dan met uw arts.
De meeste mensen genezen helemaal na een longembolie. Heel soms geneest een patiënt niet of niet helemaal. De propjes blijven dan lange tijd in de bloedvaten zitten. Het bloed kan dan minder goed door de longen stromen.
Dit heet CTEPH. CTEPH staat voor Chronische Trombo-Embolische Pulmonale Hypertensie.
CTEPH is meestal met een operatie te genezen.
Als uw klachten van longembolie tijdens of na de behandeling erger worden, bespreek dit dan met uw longarts of huisarts. Uw arts onderzoekt of u misschien CTEPH heeft.
Als de klachten van de longembolie over zijn, kunnen de meeste mensen weer alles doen. U kunt weer gaan sporten, zoals wandelen, hardlopen, fietsen of zwemmen. Krachtsporten en gewichtheffen mag u niet meer doen.
Gezond leven is belangrijk om te zorgen dat u niet weer een longembolie krijgt. Lees daarom de gezondheidsadviezen van onze specialisten op de webpagina: Beter in Amsterdam.
Heeft u na het lezen van deze informatie nog vragen? Stel uw vraag aan de polikliniek via MijnOLVG. Op werkdagen kunt u ook bellen.
Polikliniek Longgeneeskunde, locatie Oost, P2
020 510 88 92 (op werkdagen van 08.15 tot 16.15 uur)
Polikliniek Longgeneeskunde, locatie West, route 4
020 510 88 92 (op werkdagen van 08.15 tot 16.15 uur)
Een deel van de informatie op deze pagina komt van Thuisarts.nl. Thuisarts.nl wordt gemaakt door het Nederlands Huisartsen Genootschap. De Federatie Medisch Specialisten, Patiëntenfederatie Nederland en Akwa GGZ werken mee aan Thuisarts.nl.