Inloggen met DigiD
Download de MijnOLVG-app in de App Store of Google Play Store of ga naar www.mijnolvg.nl. Log daarna eenvoudig in met uw DigiD.
Bent u zwanger of mogelijk zwanger? Neem dan voor het onderzoek contact op met de arts.
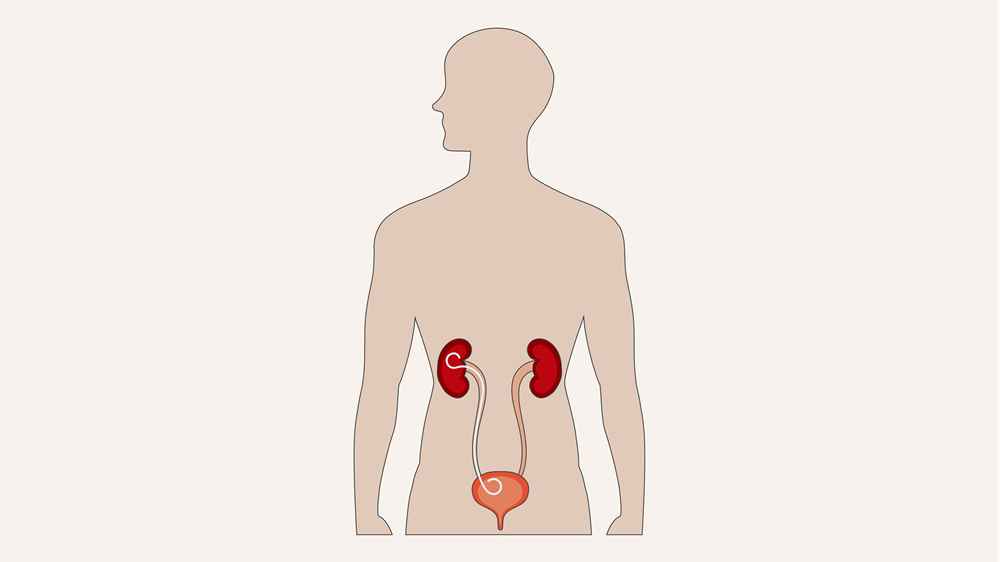
dubbel-J-katheter
Meestal mag u de dag na de operatie weer naar huis. De 1e dagen na de operatie plast u soms nog wat bloed.
Iedere operatie heeft risico’s. Bel meteen de afdeling Urologie als u 1 of meer van deze klachten heeft:
Heeft u na het lezen van deze informatie nog vragen? Stel uw vraag aan de polikliniek via MijnOLVG of per e-mail. Op werkdagen kunt u ook bellen.
Polikliniek Urologie, locatie Oost, P3
020 510 86 94 (op werkdagen van 08.15 tot 16.15 uur)
urologie@olvg.nl
Polikliniek Urologie, locatie West, route 16
020 510 86 94 (op werkdagen van 08.15 tot 16.15 uur)
urologie@olvg.nl
Verpleegafdeling Urologie, locatie Oost, B7
020 599 27 03 (bij spoed, dag en nacht bereikbaar)
Als de afdeling niet bereikbaar is, belt u met klachten die echt niet kunnen wachten naar de Spoedeisende Hulp via het algemene telefoonnummer van OLVG.
OLVG, locatie Oost
020 599 91 11
OLVG, locatie West
020 510 89 11
Is de situatie levensbedreigend, bel dan 112.